Méthode et définitions
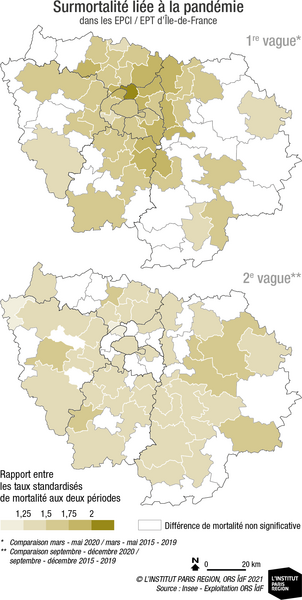
Taux standardisé ou comparatif de mortalité
Taux que l’on observerait dans le territoire étudié s’il avait la même structure par âge que la population de référence, population France entière au recensement 2006. Les décès sont classés en âge révolu. L’indicateur est calculé sur trois années et exprimé pour 100 000 habitants. La standardisation est une méthode utilisée lorsque l’on souhaite comparer des populations. Les données sanitaires sont très dépendantes de la structure de la population sous-jacente : ainsi une population plus jeune aura un taux brut de mortalité (nombre de décès pour 100 000 habitants) moins élevé qu’une population plus âgée. Des tests de comparaison sont établis entre les différents niveaux géographiques étudiés : les taux des territoires sont comparés à ceux de la région Île-de-France.
Références
• Allard Théodora, Bayardin Vinciane, Mosny Emmanuel, « L’Île-de-France, région la plus touchée par le surcroît de mortalité pendant le confinement », Insee Analyses Île-de-France, n°118, Insee, juin 2020.
• Direction de la recherche, des études, de l’évaluation et des statistiques (Drees), « En mai 2020, 4,5 % de la population en France métropolitaine a développé des anticorps contre le SARS-CoV-2. Premiers résultats de l’enquête nationale EpiCov », Études & Résultats, n°1167, ministère des Solidarités et de la Santé, octobre 2020.
• Dubost Claire-Lise, Pollak Catherine, Rey Sylvie (coord.), « Les inégalités sociales face à l’épidémie de Covid-19. État des lieux et perspectives », Dossiers de la Drees, n°62, ministère des Solidarités et de la Santé, juillet 2020.
• Faucon Florence, Pancarte Karl, Sarron Clotilde, Grémy Isabelle, Saunal Adrien, Telle-Lamberton Maylis, « 765 000 travailleurs clés franciliens répondent aux besoins fondamentaux de la population », Focus Santé en Île-de-France, Insee, ORS Île-de-France, février 2021.
• Horton Richard, “Offline: COVID-19 is not a pandemic”, The Lancet, vol. 396, no10255, September 2020.
• Host Sabine, Colombier Célia, « Pollution de l’air et Covid-19. Revue des connaissances, impact des mesures de confinement et enjeux pour l’Île-de-France », Focus Santé en Île-de-France, ORS Île-de-France, septembre 2020.
• Lang Thierry, « Les inégalités sociales de santé », dans Les Tribunes de la santé, n°43, 2014/2, pp. 31-38.
• Mangeney Catherine, Féron Valérie, Saunal Adrien, « Surmortalité durant l’épidémie de Covid-19 dans les communes et intercommunalités franciliennes. Premiers éléments descriptifs », Focus Santé en Île-de-France, ORS Île-de-France, juillet 2020.
• Mangeney Catherine, Féron Valérie, Saunal Adrien, « Surmortalité en période de Covid-19 en Île-de-France. Analyse comparée des vagues 1 et 2 », Focus Santé en Île-de-France, ORS Île-de-France, décembre 2020.
• Mangeney Catherine, Féron Valérie, Firdion Laetitia, Saunal Adrien, Ndyaye Khadim, Telle-Lamberton Maylis, « Le dépistage de la Covid-19 en Île-de-France. Analyse des données SI-DEP », Focus Santé en Île-de-France, ORS Île-de-France, à paraître.
• Papon Sylvain, Beaumel Catherine, « Bilan démographique 2020. Avec la pandémie de Covid-19, nette baisse de l’espérance de vie et chute du nombre de mariages », Insee Première, n°1834, janvier 2021.